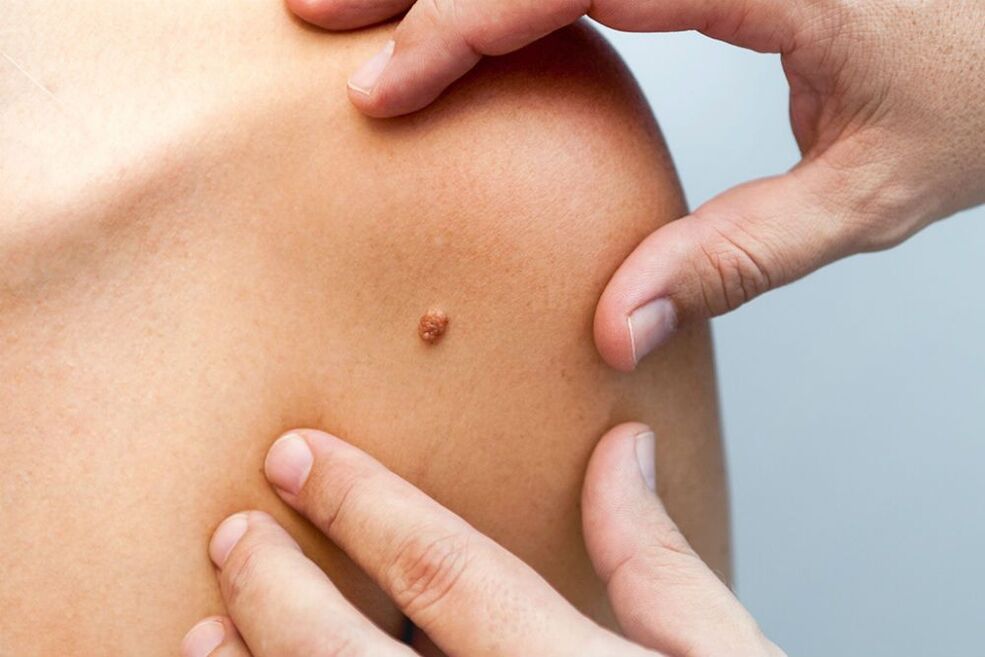
Humane Papillomviren (HPV) ist eine Gruppe häufiger Krankheitserreger, die Haut und Schleimhäute infizieren können. Grundsätzlich wird die Pathologie bei Patienten im Alter von 20 bis 30 Jahren sowie bei Kindern unter 5 Jahren diagnostiziert. Laut Statistik sind etwa 22 Prozent der Weltbevölkerung Träger von HPV. Viele Patienten sind von mehreren Stämmen gleichzeitig betroffen.
Derzeit sind mehr als 190 Genotypen des Erregers bekannt. Sie unterscheiden sich in der Struktur der DNA, dem Verlauf und möglichen Komplikationen. 30 Krankheitserreger können das Epithel der inneren und äußeren Geschlechtsorgane infizieren. Es ist erwähnenswert, dass viele HPV-Stämme durch eine ausgeprägte krebserzeugende Aktivität gekennzeichnet sind. Daher verursacht das Virus häufig lebensbedrohliche Komplikationen: bösartige Tumoren der Vagina, Vulva, des Analtrakts und des Penis.
Ursachen von HPV
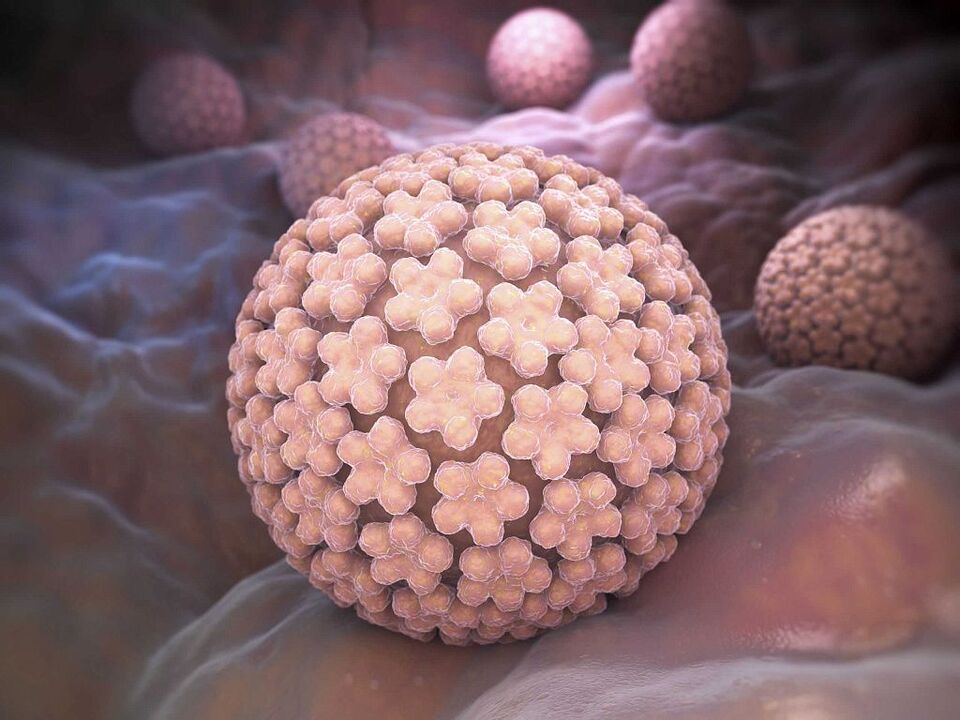
Die einzige Infektionsursache.Humane PapillomvirenEs handelt sich um den Kontakt mit dem Erreger der Krankheit. Bestimmte Faktoren erhöhen jedoch die Wahrscheinlichkeit einer Infektion erheblich. Genau:
- Weigerung, Barriere-Verhütungsmittel zu verwenden. Nur ein Kondom für den Mann oder eine Frau sowie spezielle Latextücher können vor einer Infektion schützen.
- Häufiger Wechsel der Sexualpartner. Wenn man nicht ausreichend auf die eigene Sicherheit achtet, erhöht sich die Ansteckungsgefahr deutlich.
- Frühzeitige Aufnahme sexueller Beziehungen. Sexuelle Beziehungen im Jugendalter verursachen in der Regel eine HPV-Infektion aufgrund einer verantwortungslosen Haltung, die Übertragung des Erregers zu verhindern.
- Nichteinhaltung der Hygienevorschriften. Eine unzureichende Selbstpflege führt zum Wachstum pathogener Mikroflora auf der Haut und den Schleimhäuten, was sich negativ auf die Empfindlichkeit gegenüber dem Virus auswirkt.
- Schlechte Angewohnheiten. Die Immunabwehr des Körpers wird durch Süchte erheblich beeinträchtigt: Alkoholmissbrauch, Rauchen und Konsum psychoaktiver Substanzen.
- Geschwächte Immunität. Die Ursachen der Erkrankung können Vitamin- und Mineralstoffmangel, frühere Krankheiten und psycho-emotionale Überlastung sein.
- Pharmakologische Langzeitbehandlung. Eine besonders ausgeprägte Wirkung haben hormonelle Medikamente, die über einen längeren Zeitraum eingenommen werden.
- Traumatische Verletzungen. Läsionen der Schleimhäute und der Haut werden zum „Einfallstor" für Infektionen.
- Chronischer Stress. Sie beeinflussen auch das Immunsystem und den Hormonspiegel des Patienten.
- Gynäkologische Eingriffe. Zu den Risikofaktoren für HPV gehören Spontan- oder Fehlgeburten.
- Die Schwangerschaft. Oftmals tritt die Krankheit erstmals während der Schwangerschaft auf. Eine Schwangerschaft ist mit einer erhöhten Belastung des Körpers verbunden, was die Anfälligkeit für die pathogene Flora erhöht.
Zu den Risiken gehören bestimmte Krankheiten, wie zum Beispiel Uterusdysplasie. Regelmäßige Vorsorgebesuche beim Frauenarzt und Urologen helfen, die Risiken deutlich zu reduzieren.
Symptome
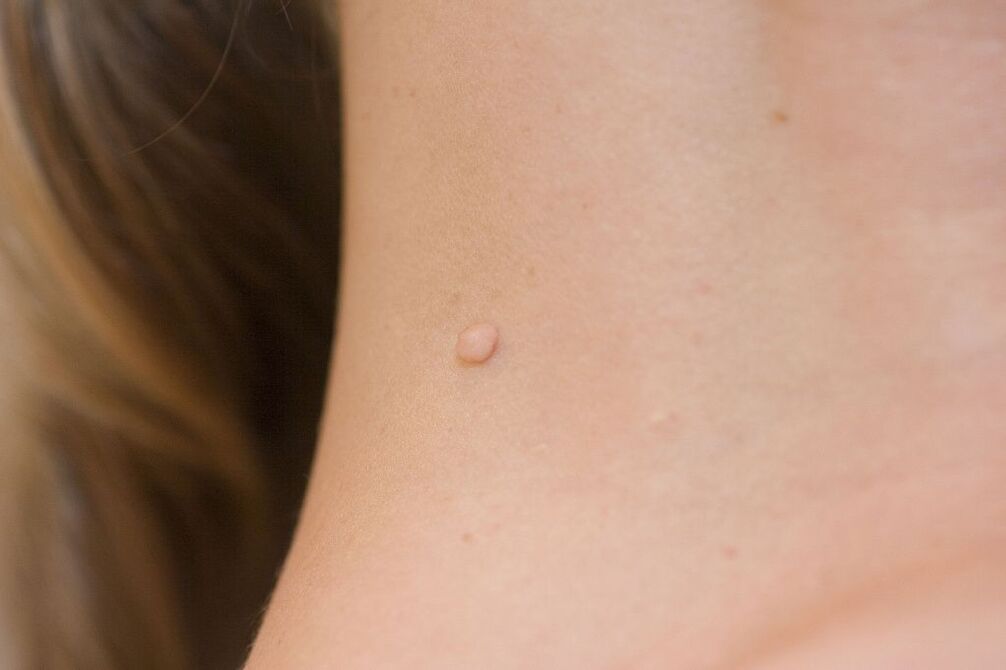
Von der Gesamtzahl der Erregerträger werden nur bei 5 bis 10 Prozent der Patienten klinische Manifestationen des Papillomavirus festgestellt. Die ersten Symptome können einige Monate nach der Infektion oder nach einigen Jahren auftreten. Allerdings stellt eine Person in diesem Zustand eine Bedrohung für andere dar. Durch Kontakt kann man andere Menschen anstecken. Die Symptome können in subjektive, indirekt auf die Pathologie hinweisende und objektive charakteristische Manifestationen von HPV unterteilt werden. Zu den subjektiven Symptomen gehören:
- Papeln. Hierbei handelt es sich um einzelne oder mehrere Gebilde, die aus der Haut hervorstehen oder fleckenartig sind. Sie treten auf der Haut und den Schleimhäuten des Urogenitalbereichs auf.
- Hautjucken. Häufig klagt der Patient über Juckreiz im Genitalbereich oder anderen Hautbereichen.
- Parästhesie. Hierbei handelt es sich um eine Sensibilitätsstörung im betroffenen Bereich. Oft tritt die gegenteilige Manifestation auf – Dyspareunie. In diesem Fall verursacht jeder Kontakt Schmerzen.
- Harnfunktionsstörung. Es kommt zu Brennen, Juckreiz und Schmerzen beim Entleeren der Blase. Wenn die Harnröhre betroffen ist, kann die Urinproduktion erheblich erschwert werden.
- Risse. Es entstehen blutende Risse in der Haut und den Schleimhäuten, die starke Schmerzen verursachen.
Solche klinischen Manifestationen können auf verschiedene Erkrankungen des Urogenitalsystems hinweisen. Die objektiven Symptome von HPV ermöglichen eine genaue Diagnose. Zu diesen Zeichen gehören:
- Genitalwarzen. Es handelt sich um eine Erhebung über der Hautoberfläche, die durch eine längliche, fingerförmige Form gekennzeichnet ist. Befindet sich im Genitalbereich. Sie unterscheiden sich in einem bestimmten Muster: bunt oder schleifenförmig.
- Papulöse Warzen. Es tritt in keratinisierten Bereichen der Genitalien auf. Es kann flach oder regelmäßig sein.
- Flecken. Die Art der Flecken ist unterschiedlich. Es gibt leuchtende Rottöne, Brauntöne mit roten Untertönen, rosige Rottöne und Weißtöne mit Grautönen.
- Bowen-Krankheit. Hierbei handelt es sich um Papeln oder Flecken, die sich durch eine glänzende oder samtige Oberfläche auszeichnen. Der Ton variiert von Rot bis fast Schwarz.
- Riesenkondylom. Es handelt sich um eine kleine Formation, die allmählich an Größe zunimmt und zu einer Einheit verschmilzt.
- Respiratorische Papillomatose. In diesem Fall befinden sich die Formationen in der Mundhöhle, den Atemwegen und der Lunge.
Darüber hinaus kann sich HPV bei Frauen in späteren Stadien als Gebärmutterkrebs manifestieren. Im Jahr 2008 wurde festgestellt, dass dieses spezielle Virus die Ursache eines bösartigen Tumors ist. Gebärmutterhalskrebs tritt nicht als eigenständige Erkrankung auf. Die Pathologie wird von starken Blutungen, Schmerzen im Bauch und im unteren Rückenbereich, Beschwerden während der Intimität usw. begleitet.
Übertragungswege
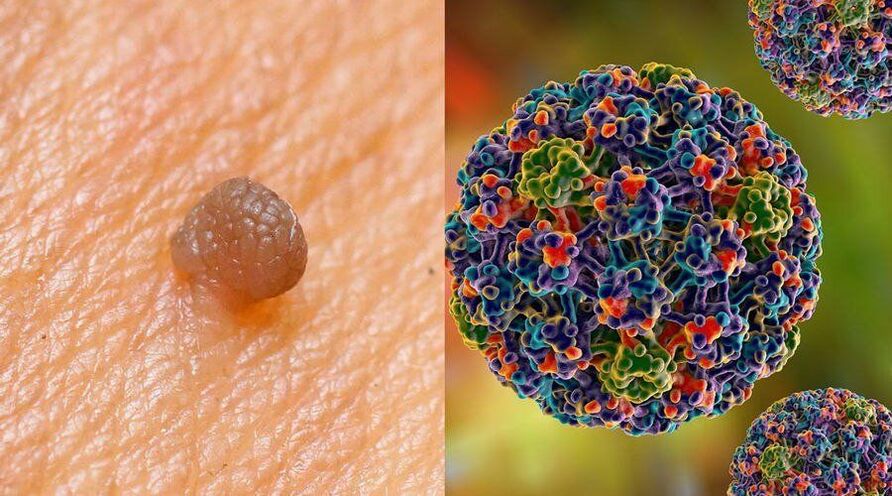
Ärzte und Wissenschaftler streiten immer noch über die Ausbreitung des humanen Papillomavirus. Mehrere Experten gehen davon aus, dass ein einziger Kontakt ohne den Einsatz von Barriere-Kontrazeptiva mit einem asymptomatischen Träger ausreicht, um die Wahrscheinlichkeit einer Übertragung des Erregers auf einen gesunden Partner auf 70 Prozent zu erhöhen. Andere Ärzte sagen, dass solche Risiken nur bei Kontakt mit Papillomträgern relevant sind. Statistiken zeigen, dass bei regelmäßiger Nähe die Übertragung des Virus auf einen gesunden Menschen innerhalb von bis zu 6 Monaten erfolgt.
Eine Infektion kann auf verschiedene Weise erfolgen. Wie wird das Papillomavirus übertragen?
- Sexuelle Übertragung. Die Hauptinfektionsmethode ist sexueller Kontakt. Bei Verwendung eines Kondoms reduziert sich das Risiko auf 10 Prozent. Der Erreger kann jedoch auch bei anderen intimen Manipulationen eindringen, beispielsweise beim Kuss.
- Von der Mutter zum Baby. Ein Neugeborenes kann sich während der Passage durch den Fortpflanzungstrakt mit HPV der Mutter infizieren. Die typischen Folgen dieser Situation sind Fälle von Kehlkopfpapillose und Anogenitalwarzen.
- Kontaktroute und Heimat. Das Virus wird auch durch regelmäßige Haushaltskontakte übertragen. Meistens geschieht dies in öffentlichen Bereichen. Besonders hoch ist die Ansteckungsgefahr in Bädern, Saunen, Fitnessstudios und Schwimmbädern. Öffentliche Toiletten.
- Autoinfektion. Dabei handelt es sich um die Übertragung eines Virus von einem betroffenen Bereich auf einen gesunden Bereich, die beim Rasieren und bei der Haarentfernung auftritt.
Pathogenese
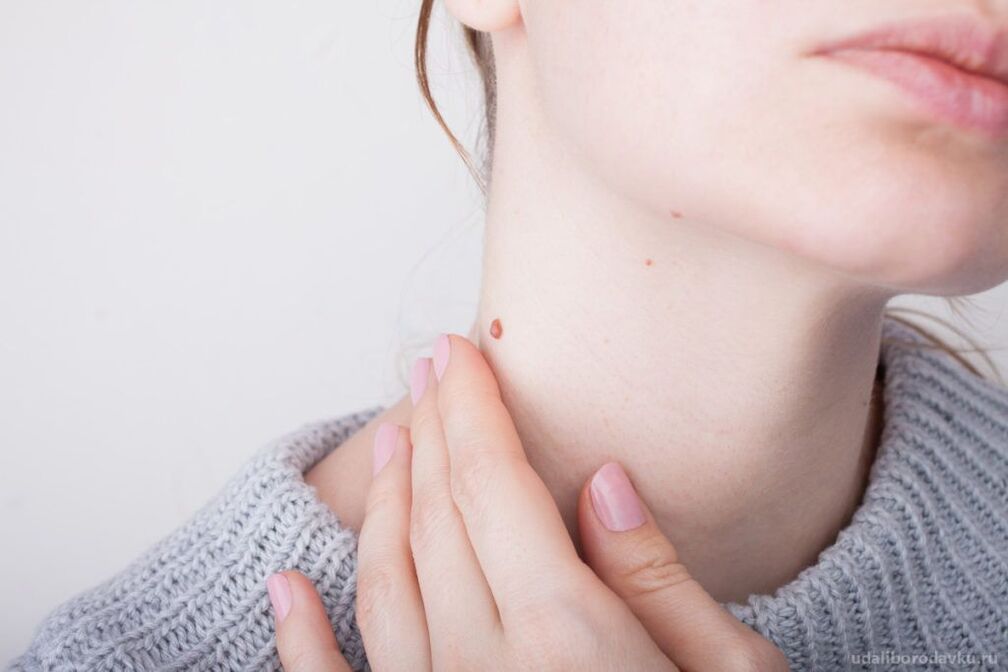
Die Pathogenese wird maßgeblich durch die Schlüsselfähigkeit von HPV beeinflusst. Dies ist das einzige Virus, das nicht in das Blut eindringt und daher keinen Entzündungsprozess verursacht. Vereinfacht lässt sich die Pathogenese des humanen Papillomavirus wie folgt darstellen:
- Infektion. Die Quelle der Viruserreger kann eine andere Person oder häufig verwendete Gegenstände sein. Durch Mikrotrauma der Haut und Schleimhäute steigt das Übertragungsrisiko erheblich: Wunden, Schnitte, Risse, Akne.
- Inkubationszeitraum. Pathologien, die sich als Folge des Eindringens von HPV in den Körper entwickeln, beginnen normalerweise latent. Es gibt keine genaue Länge der Inkubationszeit dieser Krankheit. Die Phase dauert 1 bis 3 Monate oder erreicht 2-3 Jahre.
- Chronische Präsenz Trotz fehlender klinischer Manifestationen schreitet die Krankheit ständig voran. Eine Person wird für andere zur Quelle viraler Erreger.
- Visuelle Manifestationen auf der Haut. Das Ergebnis einer Infektion ist das Auftreten einer gutartigen oder bösartigen Bildung an der Eintrittsstelle des Virus.
Im Anfangsstadium befällt der Erreger die basale Epithelschicht und lokalisiert sich hauptsächlich auf den Schleimhäuten der Geschlechtsorgane, der Mundhöhle und der Bindehaut. Der Viruserreger ist in der Lage, sich ausschließlich innerhalb der basalen Epidermis zu vermehren, ohne in den Blutkreislauf einzudringen. Aufgrund dieser Eigenschaft kann das körpereigene Immunsystem die Pathologie nicht in vollem Umfang bekämpfen, sondern nur äußerst eingeschränkt.
Die Hauptursache für onkologische Erkrankungen vor dem Hintergrund von HPV ist eine erhöhte Freisetzung spezifischer Proteine, die den Prozess der Zellteilung beeinflussen. Betroffen sind vor allem Proteine, die für die Blockierung von Tumorveränderungen, die Steuerung des Lebenszyklus und den Schutz vor Replikation bei DNA-Schäden verantwortlich sind.
Einstufung
Aufgrund der Vielfalt der Stämme unterscheiden sich die HPV-Typen auch deutlich voneinander. Viele Experten verwenden mehrere Klassifizierungen des Erregers gleichzeitig. Je nach klinischem Bild können alle HPV-Fälle in asymptomatische Fälle und Fälle mit charakteristischen Manifestationen unterteilt werden. Es gibt einen subklinischen Verlauf, in dem Exazerbationsperioden erfasst werden. Je nach Standort werden unterschieden:
- Fell. Diese Art von humanem Papillomavirus verursacht die Bildung auf der Haut der infizierten Person.
- Anogenital. Dabei finden sich Papillome vor allem auf den Schleimhäuten der Geschlechtsorgane und im Analbereich.
Die Hauptursache für die Beschwerden des Patienten sind oft die äußeren Anzeichen von HPV. Beim Testen eines Krankheitserregers konzentrieren sich Ärzte mehr auf die Karzinogenität des Stammes. Genau:
- HPV-Typen, die keine bösartigen Tumoren verursachen können. Dazu gehören die Stämme 1-5, 10, 28 und 49.
- Arten von Krankheitserregern mit verminderter onkogener Aktivität. Sie können Krebs verursachen, allerdings in äußerst seltenen Fällen. Zu diesen Stämmen gehören 6. 7, 32, 40-44 und andere.
- Gekennzeichnet durch mäßige Onkogenität. Der Anteil betroffener Zellen, die zu Krebszellen entarten, ist recht hoch. Die Gruppe umfasst die Stämme 52-58, 30, 26 und andere.
- Gefährliche Formen des humanen Papillomavirus. Es sind diese Stämme, die überwiegend bösartige Tumorbildungen verursachen. Dazu gehören 16, 18, 64, 73 und andere.
Diagnose des humanen Papillomavirus.
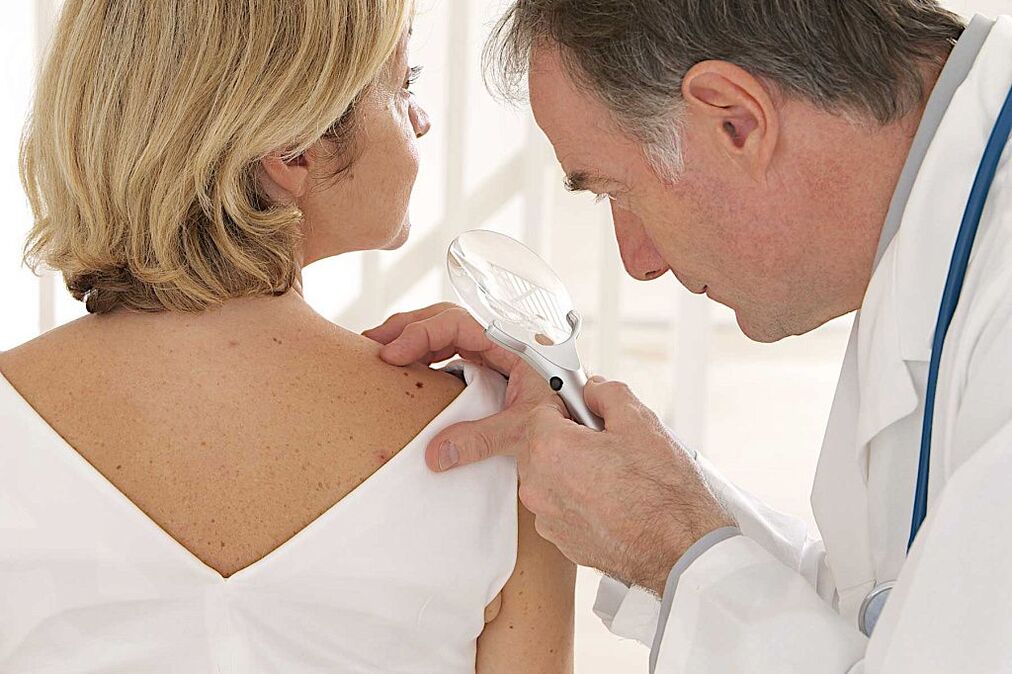
Verschiedene Diagnosetechniken helfen bei der Identifizierung von Papillomen bei Männern und Frauen. Um bei einem Patienten mit latenter Form eine Diagnose zu stellen, sind daher nur molekularbiologische Studien wirksam. Die gebräuchlichste und bekannteste Methode ist die PCR. Ziel ist es, die genetischen Eigenschaften des dem Patienten entnommenen Materials zu bestimmen. PCR hilft nicht nur, die Tatsache einer Infektion zu identifizieren, sondern auch den spezifischen HPV-Stamm. Subklinische und klinische Formen können durch folgende Methoden diagnostiziert werden:
- Einfache Kolposkopie. Auch Papillome, Warzen und Pickel lassen sich bei einer routinemäßigen visuellen Untersuchung erkennen. Unter Kolposkopie versteht man die Untersuchung der Vaginalöffnung mit einem speziellen binokularen Gerät. Die Untersuchung kann von der Sammlung biologischen Materials zu Forschungszwecken begleitet werden.
- Erweiterte Kolposkopie. Während der Prüfung kommen zusätzliche Tests zum Einsatz. Indikativ ist ein Test mit 3 %iger Essigsäure, der eine Verengung der Blutgefäße ohne Veränderungen bewirkt. Zusätzlich können ein Adrenalintest und ein Chrobak-Test (bei Verdacht auf Krebs) empfohlen werden.
- Zytologische Untersuchung. Zur Durchführung eines diagnostischen Verfahrens benötigen Sie Material aus dem Epithel oder Hautzellen. Die Probe dient zur Bestimmung der DNA des Virus sowie zum Ausschluss von Krebstumoren. Normalerweise erkennt die Zytologie nur die am stärksten onkogenen Virustypen.
Es ist besser, die Sammlung von Biomaterial für Papillomaviren bei Frauen in der ersten Hälfte des Menstruationszyklus zu planen, jedoch nicht früher als am fünften Tag. Als letzten Ausweg können Sie später biologisches Material spenden, wenn Ihre Periode mehr als 5 Tage entfernt ist. Vor dem Eingriff sollten Sie Ihre Vagina nicht waschen. Es lohnt sich, den Geschlechtsverkehr zwei Tage vor der Entnahme auszuschließen. Eine ähnliche Regel gilt für den intravaginalen Ultraschall und die Kolposkopie.
Wenn bei Männern HPV diagnostiziert wird, wird Material aus der Harnröhre entnommen. Es sollten mindestens zwei Stunden vergangen sein, seit er das letzte Mal uriniert hat. Es ist wichtig, 48 Stunden vor dem Test Intimität zu vermeiden. Andernfalls könnte die Studie falsche Ergebnisse liefern.
Komplikationen
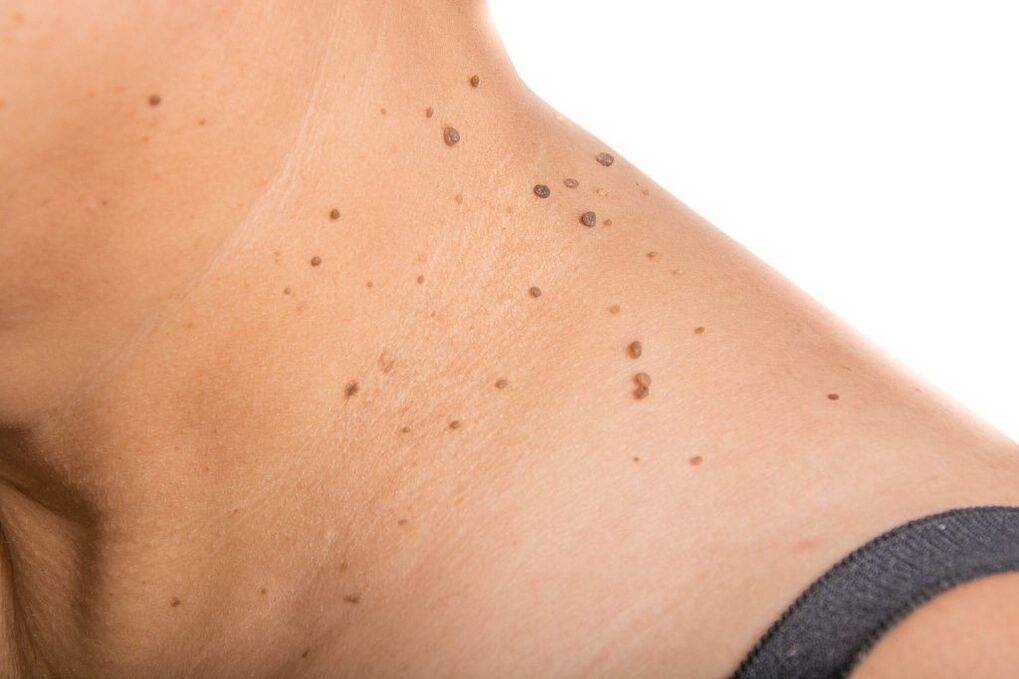
Zu den Komplikationen der Pathologie gehört das übermäßige Wachstum von Warzen und Papillomen. In seltenen Fällen treten eitrig-septische Prozesse vor dem Hintergrund einer Schädigung der Formation auf. Typische Folgen einer Infektion mit onkogenen Stämmen sind folgende Erkrankungen:
- Analkrebs. 80 Prozent der Fälle, in denen dieser bösartige Tumor entdeckt wird, stehen im Zusammenhang mit einer HPV-Infektion. Zu den negativen Faktoren, die das Auftreten von Analkrebs beeinflussen, gehören außerdem Analsex, Rauchen und eine erbliche Veranlagung. Die Krankheit manifestiert sich möglicherweise längere Zeit nicht. Typische Symptome der Erkrankung sind rektale Blutungen, Juckreiz und ein Fremdkörpergefühl.
- Vaginalkrebs. 70 Prozent der Patienten mit dieser Diagnose leiden am humanen Papillomavirus. Die Erkrankung tritt meist bei Frauen über 40 Jahren auf. Vertreter des schönen Geschlechts über 70 Jahre sind anfälliger für Pathologien. Im Anfangsstadium können die Symptome mit der Menstruation verwechselt werden. Darüber hinaus treten Schmerzen im Beckenbereich, Verstopfung und Engegefühl in der Vagina auf.
- Krebs der Mundhöhle und des Rachens. Ein Drittel der Diagnosen sind die Folge einer HPV-Infektion. Der Patient klagt über Schmerzen beim Schlucken und Essen. Im Ruhezustand entsteht ein Fremdkörpergefühl im Kehlkopf. Im späteren Stadium kommt es zu allgemeiner Schwäche, Übelkeit und Leistungsverlust.
- Peniskrebs. 50 Prozent der Fälle werden durch virale Erreger verursacht. Es handelt sich um einen seltenen bösartigen Tumor, bei dem es sich um einen Tumorprozess im männlichen Geschlechtsorgan handelt. Die Pathologie ist typisch für Männer über 60 Jahre.
HPV-Behandlung
Derzeit gibt es keine wirksame Behandlung für HPV. Therapeutische Taktiken für das Papillomavirus können auf zwei Arten entwickelt werden:
- Infektionswarnungen. Leider schützen auch die regelmäßige Anwendung von Verhütungsmitteln und sorgfältige Hygiene nicht vor Infektionen. Das schränkt die Möglichkeiten natürlich deutlich ein. Die meisten Fälle einer Übertragung des Erregers werden jedoch bei Menschen im Jugendalter zwischen 15 und 16 Jahren registriert. Bereits im Alter von 25 Jahren treten die ersten Symptome auf. Für eine ausgeprägte Wirkung sollte die Vorbeugung bereits in jungen Jahren erfolgen.
- Behandlung von durch das humane Papillomavirus verursachten Krankheiten. Wenn die Belastung eine bösartige oder gutartige Formation verursacht, ist eine Therapie der identifizierten Pathologie erforderlich. Papillome werden in Arzt- oder Kosmetikpraxen entfernt. Krebstumoren erfordern je nach Stadium eine komplexe mehrstufige Behandlung.
Natürlich gibt es gute Nachrichten. Daher können Menschen mit einem normal funktionierenden Immunsystem innerhalb von zwei Jahren alleine mit HPV fertig werden. Patienten, die sich im Jugendalter infiziert haben, sind im Alter von 30 Jahren frei von dem Viruserreger. Leider erlangen Genesene keine lebenslange Immunität.
Vorhersage
Ein erheblicher Anteil der Stämme zeichnet sich durch eine geringe oder mäßige Onkogenität aus. Nur bestimmte Virenarten sind mit einem erhöhten Krebsrisiko verbunden. Diese Statistik ermöglicht es uns, vielen Patienten eine positive Prognose bezüglich HPV zu geben. Die Früherkennung bösartiger Tumoren erhöht die Heilungschancen deutlich.
Die Entdeckung eines Virus, der Zellschäden verursachen kann, hat drei mögliche Folgen:
- Es gibt ein Virus, aber es hat die Zellstruktur noch nicht verändert. In dieser Situation wird der Patient als Risikogruppe eingestuft. Wird ein krebserregender Typ festgestellt, ist eine regelmäßige Überwachung durch einen Gynäkologen oder Urologen erforderlich. Darüber hinaus sollten Sie sich regelmäßig testen lassen.
- Veränderungen in CIN-1-Zellen wurden bereits im Frühstadium festgestellt. Grundsätzlich ist auch bei dieser Erkrankung kein medizinischer Eingriff erforderlich. Normalerweise wird einmal im Jahr eine Nachuntersuchung durchgeführt, um sicherzustellen, dass die Pathologie nicht fortschreitet.
- In CIN-1 wurden deutliche Veränderungen verzeichnet. Um gefährliche Zustände auszuschließen, ist eine Biopsie erforderlich. Die Studie wird feststellen, ob die Ausbildung onkologischer Natur ist.
Verhütung

Sie können einer HPV-Infektion vorbeugen, indem Sie die wichtigsten Präventionsregeln befolgen. Wichtig:
- Besuchen Sie rechtzeitig Ärzte. Frauen wird empfohlen, ein bis zwei Mal im Jahr einen Besuch beim Frauenarzt zu vereinbaren. Männer sollten zu einem ähnlichen Zeitpunkt einen Urologen aufsuchen. Bei Vorliegen von Risikofaktoren (häufiger Wechsel der Sexualpartner, Ablehnung von Verhütungsmitteln) sollten Sie häufiger zum Arzt gehen.
- Minimieren Sie Besuche an öffentlichen Orten: Schwimmbäder, Saunen, Bäder. Sollte dies nicht möglich sein, ist es wichtig, das eigene Handtuch zu verwenden, nicht die Rasierer anderer Leute aufzuheben und sich nicht mit dem nackten Körper auf die Oberfläche zu setzen.
- Verwenden Sie Verhütungsmittel. Nur Barrieremethoden sind wirksam. Die Verwendung oraler Kontrazeptiva hat keinen Einfluss auf die Stämme.
- Lehnen Sie schlechte Gewohnheiten ab. Mit dem Rauchen aufzuhören und Alkohol in Maßen zu konsumieren, wirkt sich nur mäßig auf den Zustand des Körpers aus.
- Erhöhen Sie die Immunabwehr des Körpers. Die richtige Ernährung, regelmäßige körperliche Aktivität, die Einhaltung eines Tagesablaufs und Bewegung wirken sich positiv aus.
- Stress vermeiden. Psychoemotionale Überlastung kann sich negativ auf das Immunsystem auswirken, daher ist es besser, sie auszuschließen.
Es ist wichtig, sich regelmäßig testen zu lassen. Wenn es Situationen gab, in denen eine Infektion aufgetreten sein könnte, ist es am besten, einen HPV-Test durchführen zu lassen. Es gibt auch gefährdete Personen. Also:
- Patienten im Alter von 21 bis 30 Jahren sollten mindestens alle fünf Jahre einen Pap-Abstrich machen lassen (vorzugsweise mittels Flüssigzytologie);
- Personen zwischen 30 und 65 Jahren sollten sich alle drei Jahre einem Pap-Test zum Nachweis von HPV und einer obligatorischen PCR für onkogene Formen (16 und 18) unterziehen.
HPV bei schwangeren Frauen

Das humane Papillom bei Frauen stellt in der Regel kein besonderes Risiko für die Geburt eines Kindes dar. Anogenitalwarzen verdienen besondere Aufmerksamkeit. Sie befinden sich nicht nur an den Außenlippen, sondern auch in der Vagina. In manchen Fällen sind sie auch von einer bakteriellen Komponente begleitet. Anogenitalwarzen erhöhen das Infektionsrisiko des Babys während der Geburt erheblich. Dies wird geplagt von:
- Rezidivierende juvenile Larynxpapillomatose. Eine ähnliche Situation wird durch vier HPV-Stämme verursacht. Im Allgemeinen ist die Pathologie eine Folge von Anogenitalwarzen oder HPV vom Genitaltyp.
- Erhöhtes Risiko, im Erwachsenenalter an Krebs zu erkranken. Eine Infektion mit dem Virus in einem so jungen Alter beeinträchtigt die Anfälligkeit für Krebs im späteren Leben erheblich.
Lassen Sie uns näher auf die Larynxpapillomatose eingehen. Derzeit ist nicht vollständig bekannt, wann die Übertragung des Viruserregers erfolgt. Die Infektion kann über die Plazentaschranke oder direkt bei der Geburt des Kindes erfolgen. Die ersten Symptome der Pathologie sind Heiserkeit. In schwierigen Fällen verschwindet die Stimme des Babys vollständig und es treten Atembeschwerden auf.
Die Krankheit kann schnell fortschreiten. Wenig später entwickelt der Patient Husten und ständige Atemnot. Vor dem Hintergrund von HPV kann es bei einem Kind zu Erstickungsgefahr aufgrund einer Verstopfung der Atemwege kommen. Dies geschieht am häufigsten, wenn Papillome an dünnen Beinen vorhanden sind.
Zur Diagnose der Krankheit wird ein spezielles medizinisches Gerät namens Laryngoskop verwendet. Es kann durch ein Bronchoskop ersetzt werden. Mit den Geräten können wir das Hauptzeichen der Pathologie identifizieren: das Wachstum des Kehlkopfes (Kondylom). Für das Kind wird grundsätzlich eine chirurgische Behandlung empfohlen. Kondylome werden durch Zerstörung (Einfrieren) oder Exzision entfernt. Aufgrund der aggressiven Natur der Krankheit kommt es jedoch häufig zu Rückfällen.
Eine zukünftige Mutter, die mit HPV mit hoher Onkogenität infiziert ist, sollte den Geburtshelfer der Geburtsklinik darüber informieren. In diesem Fall werden die Ärzte alle Maßnahmen ergreifen, um sicherzustellen, dass das Virus die Gesundheit des Kindes nicht beeinträchtigt.




















